随着新冠病毒的不断变异和疫情的反复,如何科学、安全地选择抗病毒药物成为公众关注的焦点,网络信息繁杂,不少人盲目跟风购药,反而可能引发健康风险,本文基于最新临床指南和科研数据,深入分析新冠抗病毒药物的选择原则、适用人群及注意事项,帮助你在面对感染时做出明智决策。

抗病毒药物的核心作用:抑制病毒复制,降低重症风险
新冠病毒感染后,病毒在人体内快速复制,可能导致免疫系统过度反应,引发炎症风暴及多器官损伤,抗病毒药物的核心作用是通过抑制病毒复制,减少病毒载量,从而控制病情发展,降低重症和死亡风险,尤其对于高龄、基础病患者等高风险人群,早期使用抗病毒药是关键救治手段。
主流抗病毒药物对比:哪些药真正有效?
全球范围内被广泛认可的新冠抗病毒药物主要包括以下几类:
-
奈玛特韦/利托那韦(Paxlovid)
- 机制:通过抑制病毒蛋白酶活性,阻断病毒复制。
- 有效性:临床研究显示,早期使用可降低高风险人群89%的重症率。
- 适用人群:适用于轻至中度症状、伴有高龄、糖尿病、心血管疾病等高风险因素的成人患者。
- 局限性:可能与多种药物(如降压药、降脂药)发生相互作用,需在医生指导下使用。
-
瑞德西韦(Remdesivir)
- 机制:是一种RNA聚合酶抑制剂,干扰病毒遗传物质合成。
- 有效性:需静脉注射,通常用于住院患者,可缩短康复时间。
- 适用人群:中重度患者,尤其是氧饱和度下降需医疗支持者。
-
莫诺拉韦(Molnupiravir)

- 机制:诱导病毒RNA复制错误,导致病毒突变失活。
- 有效性:重症风险降低30%,效果略低于Paxlovid,但药物相互作用较少。
- 适用人群:无法使用Paxlovid或对其它药物不耐受的高风险人群。
-
中和抗体类药物
如安巴韦单抗/罗米司韦单抗,曾用于早期变种病毒,但因奥密克戎变异株逃逸性强,目前已较少推荐。
如何选择最佳药物?专家建议的三大原则
-
时间窗口至关重要
抗病毒药需在症状出现后5天内使用,越早效果越好,延迟用药可能导致病毒大量复制,药效大打折扣。 -
个体化评估风险因素
- 年轻、无基础病且症状轻微者,通常无需抗病毒药,对症支持治疗即可。
- 高龄、免疫缺陷、慢性肺病、糖尿病等人群应优先考虑用药。
-
避免药物相互作用
Paxlovid与常见慢性病药物(如他汀类、抗凝药)可能冲突,需医生评估调整方案,莫诺拉韦虽相互作用少,但孕妇及哺乳期女性禁用。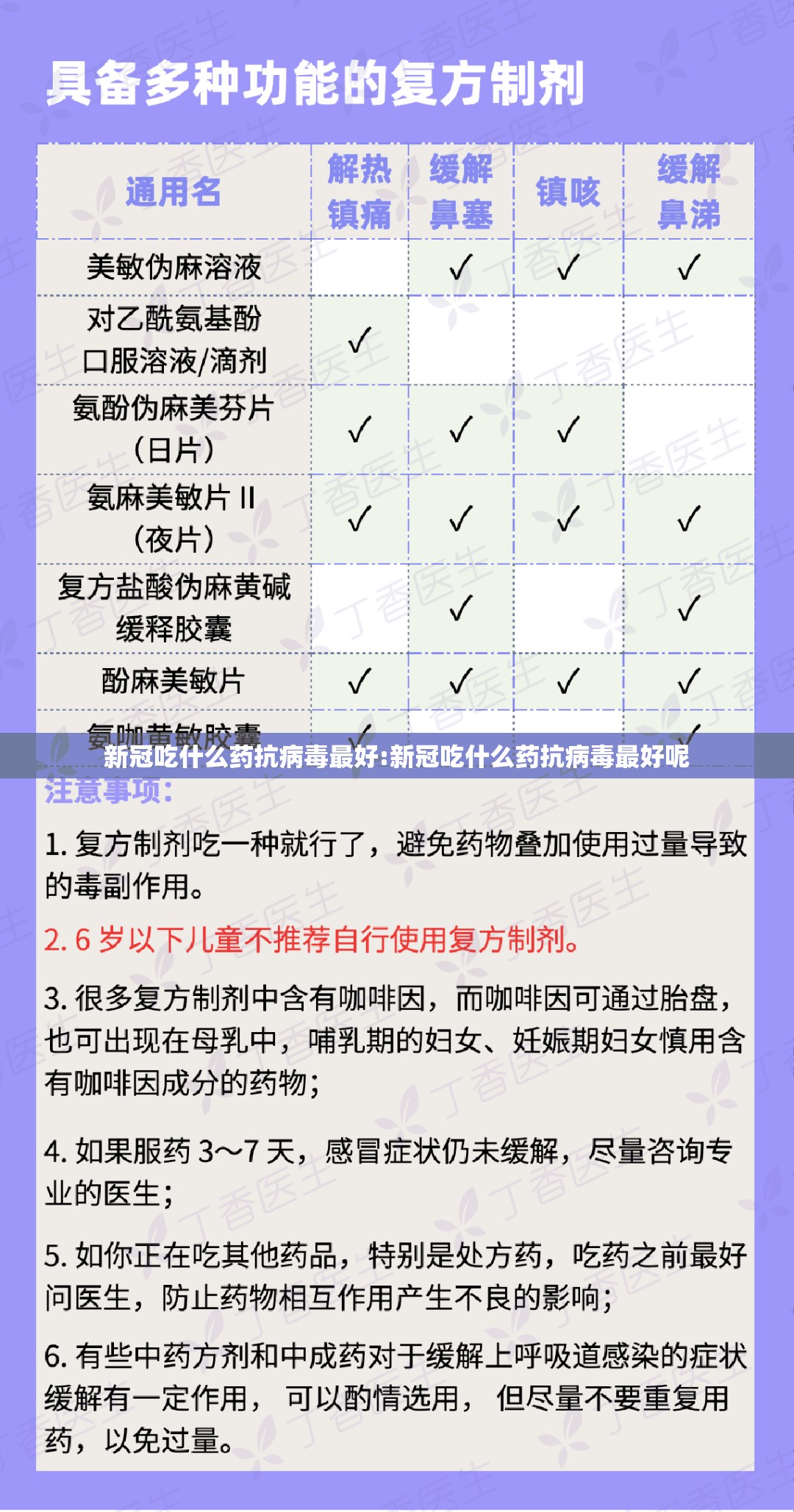
中药抗病毒的辅助角色:科学证据与合理使用
连花清瘟、金银花、黄芩等中药被证实具有抗炎、免疫调节作用,可作为辅助治疗缓解症状,但需注意:
- 中药不能替代抗病毒药,尤其对高风险人群;
- 避免与西药盲目联用,建议咨询中医师辨证施治。
用药误区与风险警示
-
盲目囤药与自我药疗
部分人迷信“网红药”如伊维菌素、羟氯喹,但这些药物缺乏临床证据,且可能引发肝损伤、心律失常等严重副作用。 -
忽视不良反应监测
抗病毒药可能引起腹泻、肝功能异常等反应,用药期间需密切观察,及时就医。 -
迷信保健品而非正规药物
维生素C、锌补充剂等可能支持免疫力,但无法直接抗病毒。
未来方向:抗病毒药物的研发与挑战
随着病毒变异,药物耐药性可能成为新问题,目前多款新药如口服3CL蛋白酶抑制剂正在临床试验中,未来有望提供更多选择,联合用药策略(如抗病毒药+免疫调节剂)可能是提升疗效的关键。
科学用药,理性应对
面对新冠疫情,没有“一刀切”的最佳药物,只有最适合个体情况的方案,关键是在感染初期及时咨询医生,结合自身健康状况、药物可及性及临床证据做出选择,疫苗接种仍是预防重症的基石,药物治疗不可替代公共卫生措施,保持理性、依赖科学,方能最大程度守护健康。
免责声明:本文仅供参考,具体用药请遵医嘱,药品信息可能随科研进展更新,请以最新指南为准。

 微信扫一扫打赏
微信扫一扫打赏

