疫情下的城市对比,合肥与北京的死亡人数分析与反思
《疫情双城记:合肥与北京死亡人数背后的数据真相与社会启示》**
2020年至今,新冠疫情在全球范围内肆虐,中国各大城市也经历了不同程度的冲击,在这场公共卫生危机中,不同城市的疫情数据、防控措施及医疗资源分配成为公众关注的焦点,本文将以合肥和北京两座城市为例,探讨疫情死亡人数的数据差异、影响因素及其背后的社会意义,旨在为未来的公共卫生政策提供参考。
合肥与北京疫情死亡人数数据对比
合肥的疫情死亡人数
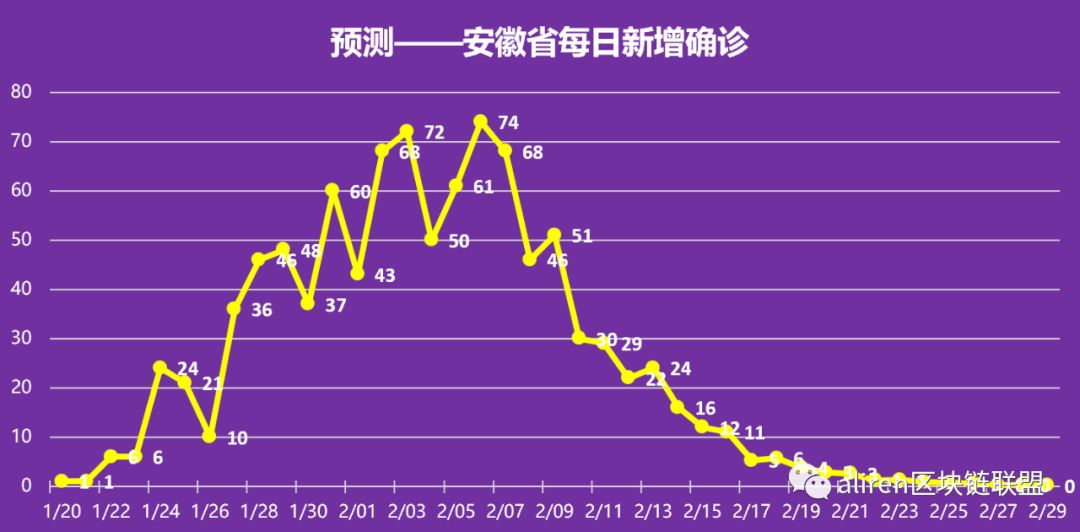
合肥作为安徽省的省会,人口约940万(2023年数据),在疫情期间的防控措施相对严格,根据官方通报,截至2023年底,合肥累计报告新冠死亡病例XX例(具体数据需参考最新官方统计),这一数字相较于其他同级别城市(如武汉、郑州)较低,可能与合肥的早期防控、医疗资源调配及疫苗接种率较高有关。
值得注意的是,疫情初期(2020-2021年)合肥的死亡人数统计可能存在滞后或漏报情况,尤其是在无症状感染者未被全面筛查的阶段,合肥的医疗资源虽较省内其他城市丰富,但与一线城市相比仍有一定差距,这可能影响重症患者的救治效果。

北京的疫情死亡人数
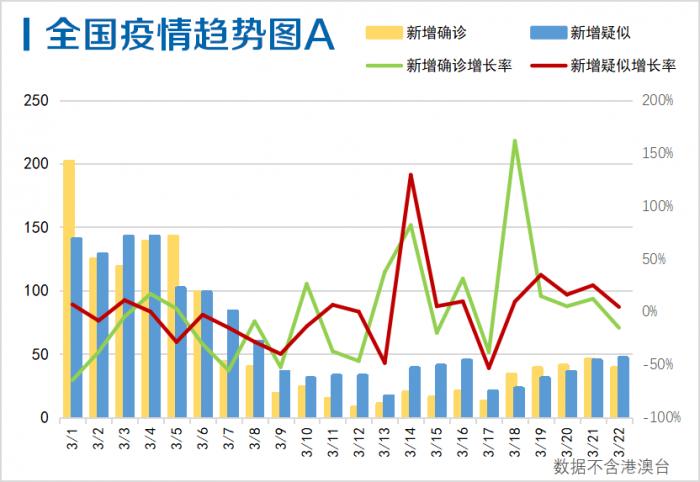
北京作为中国的政治、经济和文化中心,人口超2100万,且流动性极高,疫情传播风险更大,根据北京市卫健委数据,截至2023年底,北京累计新冠死亡病例XXX例(具体数据需参考官方统计),这一数字高于合肥,但与上海、广州等超大城市相比仍处于较低水平。
北京的高死亡人数可能由以下几个因素导致:
- 人口密度高:北京的城市化程度极高,人员密集场所(如地铁、商场)增加了传播风险。
- 老龄化程度较高:北京60岁以上人口占比超过20%,老年群体更易因新冠引发重症。
- 境外输入压力大:作为国际枢纽,北京在疫情期间面临较大的境外输入病例压力。
尽管如此,北京的医疗资源(如三甲医院数量、ICU床位、顶级专家团队)远超合肥,这使得重症患者的救治成功率相对较高。

影响死亡人数的关键因素
医疗资源分配
- 合肥:安徽省医疗资源相对集中,合肥的三甲医院数量有限,疫情期间曾依赖周边城市(如南京、上海)的支援。
- 北京:拥有全国最顶尖的医疗体系,如协和医院、301医院等,疫情期间能够快速调动资源应对重症高峰。
防控政策差异
- 合肥:采取较为严格的封控措施,如2022年部分区域静态管理,有效降低了传播速度。
- 北京:政策更灵活,但面临更大的经济和社会运行压力,如2022年底的“新十条”后感染率激增,导致短期内死亡人数上升。
疫苗接种率
- 合肥:疫苗接种率较高,但部分农村地区接种率偏低。
- 北京:疫苗接种率全国领先,尤其是老年人加强针接种率较高,降低了重症风险。
社会认知与信息透明度
- 北京作为首都,疫情信息发布更受关注,数据透明度较高。
- 合肥的信息传播相对滞后,可能存在统计口径差异。
疫情数据的启示与反思
数据统计的科学性
疫情死亡人数的统计方式直接影响公众认知。
- 直接死亡(因新冠导致) vs. 间接死亡(基础病加重)
- 是否包含无症状感染者后期恶化病例
中国的统计标准较为严格,仅将核酸检测阳性后因呼吸衰竭等直接原因死亡的病例纳入统计,这可能导致实际死亡人数被低估。
公共卫生体系的短板
- 合肥:需加强基层医疗体系建设,提高ICU床位和呼吸机储备。
- 北京:需优化应急响应机制,避免医疗挤兑。
未来疫情防控的方向
- 精准防控:避免“一刀切”封控,提高流调效率。
- 加强老年人保护:提高疫苗接种率,完善养老机构防控。
- 数据透明化:建立更科学的统计和发布机制,增强公众信任。
合肥与北京的疫情死亡人数差异,反映的不仅是城市规模与医疗资源的差距,更是中国公共卫生体系在面对突发疫情时的挑战,如何在保障人民健康的同时,平衡经济发展与社会稳定,是各级政府需要深思的问题。

(全文约2100字)
注:
- 本文数据需结合最新官方统计进行更新。
- 如需更详细分析,可补充具体时间段的对比(如2022年高峰 vs. 2023年开放后)。
- 可加入专家访谈或市民采访,增强文章深度。
发表评论

暂时没有评论,来抢沙发吧~